Gerade im Frühjahr leiden viele Menschen unter Allergien wie Heuschnupfen, die die Freude am schönen Wetter trüben können. Doch wie entstehen Allergien überhaupt und was sind unterschiedliche Allergietypen? apropos weiß mehr.
Für die Entstehung einer Allergie gibt es mehrere Ursachen. Dabei spielen unterschiedliche Faktoren eine Rolle, die nicht immer bekannt sind. Sicher weiß man jedoch, dass bei einer Allergie eine Störung im Immunsystem vorliegt. Oftmals werden Überempfindlichkeiten fälschlicherweise als Allergien bezeichnet. Streng genommen liegt nur dann eine Allergie vor, wenn die Ursache in einer immunologischen Reaktion zwischen einem Antigen und Antikörper begründet ist.
Damit eine Allergie entsteht, braucht es einen wiederholten Kontakt mit dem Allergen. Dieser findet erstmalig normalerweise unbemerkt statt, da nicht sofort eine allergische Reaktion auftritt. Während des Kontakts kommt es zu einer Sensibilisierung. Das heißt, der Körper wird sensibel oder empfindlich für ein bestimmtes Allergen. Zwischen Erstkontakt und dem Auftreten von allergischen Symptomen können einige Tage bis zu mehreren Jahren liegen. Kommt der Körper erneut mit dem Allergen in Kontakt, „erinnert“ sich das Immunsystem und reagiert innerhalb kürzester Zeit: Alle verfügbaren Abwehrmechanismen werden aktiviert und darauf folgt eine allergische Reaktion. Je nachdem, welches Organ betroffen ist, fällt die Reaktion unterschiedlich aus.
Welche unterschiedlichen Allergietypen gibt es?
Insgesamt gibt es vier klassische Allergietypen:
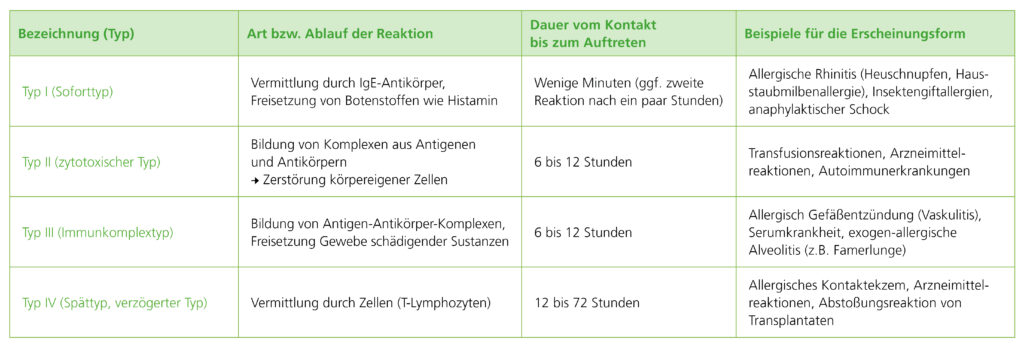
Typ I (Soforttyp)
Eine allergische Reaktion des Soforttyps tritt innerhalb weniger Minuten bis Stunden auf. Selten kommt es auch zu einem zweiten Schub Stunden später. Beim Reaktionstyp I spricht man auch von einer Antikörper-vermittelten Sofortreaktion, da bei der Entstehung der Reaktion IgE-Antikörper eine wichtige Rolle spielen. Während der Reaktion sind verschiedene Botenstoffe beteiligt. Der Bekannteste ist Histamin. Der Soforttyp ist eine der häufigsten Allergiereaktionen: saisonaler und ganzjähriger allergischer Schnupfen oder Asthma (Inhalationsallergene) sowie Nahrungsmittelallergien, Insektengiftallergien sind typische Beispiele für den Soforttyp. Die schlimmste Form des Typs I ist der anaphylaktische Schock.
Typ II (zytotoxischer Typ)
Eine zytotoxische Reaktion ist eher selten. Diese ist auf Antikörper zurückzuführen, die sich gegen Antigene an der Oberfläche von Zellen richten. Dabei werden Immunkomplexe aus Antigenen und Antikörpern gebildet, welche die Zellen zerstören. Die Folge sind Immunerkrankungen wie beispielsweise eine allergische Agranulozytose oder bestimmte Formen von hämolytischer Anämie als Reaktion auf Arzneimitteln oder Transfusionszwischenfällen.
Typ III (Immunkomplexreaktion)
Bei einer Immunkomplexreaktion bilden sich ähnlich wie bei einer zytotoxischen Reaktion Antigen-Antikörper-Komplexe. Dadurch werden gewebe- und zellschädigende Substanzen freigesetzt. Klassische Beispiele für eine Reaktion des Typs III ist die exogen allergische Alveolitis – eine Lungenerkrankung mit grippeähnlichen Symptomen oder eine allergische Vaskulitis – eine allergisch bedingte Entzündung der Blutgefäße.
Typ VI (Spättyp-Reaktion)
Die Spättyp-Reaktion ist mit Typ I eine der häufigsten allergischen Reaktionen und tritt erst nach etwa 12 bis 72 Stunden auf. Für ihre Entstehung haben T-Lymphozyten eine große Bedeutung. Eine typische Spätreaktion ist beispielsweise die Kontaktallergie. Nach einem Kontakt mit der Haut kommt es darauffolgend zu Hautveränderungen, die sich in Form von Rötungen, Blasen oder Schuppen (Kontaktekzem) äußern. Gerade in Berufen, in denen mit unterschiedlichen Stoffen und Chemikalien gearbeitet wird, spielt die Typ IV-Reaktion eine große Rolle.
Welche Risikofaktoren begünstigen eine Allergiebildung?
Bestimmte Umweltbedingungen und Lebensstile begünstigen eine Allergiebildung. Kinder einer Familie mit vielen Allergikern haben ein erhöhtes Risiko, im Laufe des Lebens ebenfalls eine Allergie zu entwickeln. Auswirkungen haben auch Umwelteinflüsse und Hygienebedingungen. Asthma und Heuschnupfen tritt bei Kindern, die auf einem Bauernhof groß geworden sind, seltener auf als bei Stadtkindern. In der Stadt besteht oftmals eine höhere Luftverschmutzung und Kinder/Erwachsene halten sich auch mehr in Innenräumen auf. Zudem scheint Rauchen während der Schwangerschaft oder im Beisein von Kleinkindern, Nicht-Stillen und ein westlicher Lebensstil die Allergiebildung zu begünstigen. Wer Heuschnupfen hat und unter antiallergischen Medikamenten/Nasensprays nicht beschwerdefrei ist, sollte eine Immuntherapie (Hyposensibilisierung) durchführen lassen. Unbehandelte Allergien vom Soforttyp führen zu chronischen Entzündungen und gehäuft zu asthmatischen Beschwerden.
Wie können Allergien behandelt werden?
Die Behandlungsmöglichkeiten unterscheiden sich je nach Allergie und Symptomen. Eine klassische Möglichkeit der Behandlung einer Allergie vom Soforttyp ist, die Symptome mit lokal wirkenden Medikamenten zu behandeln und wenn dies nicht ausreicht mit antiallergischen Tabletten. Wenn trotz Einnahme von lokalen Medikamenten (Nasenspray, Augentropfen) und systemischen Medikamenten (Antihistaminka) die Beschwerden bestehen bleiben, bzw. ein Gang ins Freie vermieden wird sollte eine Immuntherapie (Hyposensibilisierung)/ Allergieimpfung erfolgen.
Bei einer Immuntherapie lernt das Abwehrsystem die Allergieauslöser wieder zu tolerieren. In immer größeren Konzentrationen wird das Immunsystem an den Auslöser gewöhnt, sodass die Allergene vom Körper wieder ohne/mit wenigeren Beschwerden akzeptiert werden. Dafür gibt es verschiedene Verfahren. Klassischerweise spritzt die Ärztin oder der Arzt der Patientin oder dem Patienten ein Extrakt des allergieauslösenden Stoffes. Danach wird die Dosis wöchentlich erhöht. Darauf folgen monatliche Spritzen mit einer Erhaltungsdosis. Eine Immuntherapie kann drei bis fünf Jahre andauern. Weitere Möglichkeiten einer Immuntherapie sind die Einnahme von Tabletten oder von Tropfen.
Welche Möglichkeiten gibt es, Allergien vom Sofort-/Spättyp festzustellen?
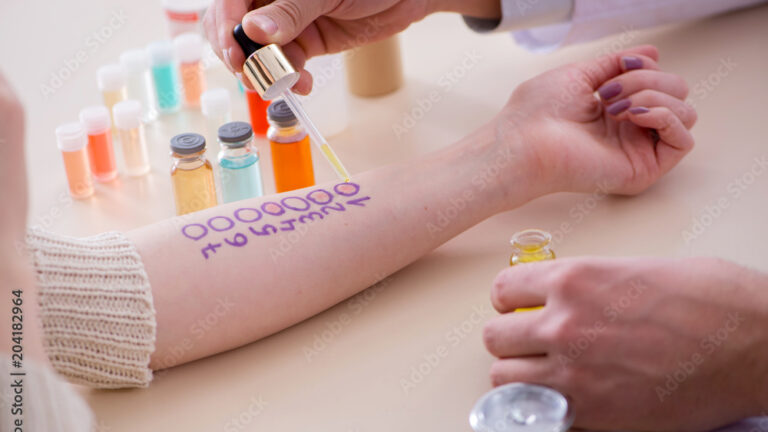
- Pricktest: Ist die häufigste angewendete Untersuchung für Soforttypallergien. Dabei wird ein Tropfen des Allergens auf den Unterarm gegeben und durch diesen wird mit einer speziellen Pricklanzette 2mm tief die Haut gepieckst – 15 Minuten später kann das Ergebnis abgelesen werden. Die Größe der Quaddel wird dann ausgemessen und alles über größer/gleich 3mm wird als positiver Test notiert Allerdings sagt die Größe der Quaddel nicht aus, wie stark die Beschwerden sind, sondern nur das das Immunsystem auf dieses Allergen reagiert hat. Ob der Patient Beschwerden hat auf dieses Allergen und wie stark diese sind kann in Provokationstests (nasale-, konjunktivale-, orale-) ermittelt werden.
- Pflastertest / Epikutantest: Dieses Verfahren wird bei Personen mit Spättypallergie eingesetzt, die z. B. auf Schmuck oder Kosmetika allergisch reagieren. Mit Spezialpflastern werden die Substanzen auf der Haut aufgetragen. Ein bis zwei Tage später wird das Pflaster entfernt und das Ergebnis an dem Tag und dem Folgenden beurteilt. Typische Reaktionen sind Juckreiz, Rötungen, Schwellungen oder Blasenbildungen.