Die Luft ist warm und feucht, medizinische Geräte piepen leise in die Stille des Raumes. Im Bett liegt reglos ein Patient, umringt von drei Pflegekräften in Schutzkleidung, die routiniert, aber dennoch konzentriert seinen Körper von Verbandsmaterial befreien. Je mehr Verbände die Pflegekräfte entfernen, desto deutlicher wird das furchtbare Schicksal dieses jungen Mannes. Seine Haut ist zu weiten Teilen verbrannt, rot leuchten die großen Wunden. Seit mehreren Wochen liegt er bereits hier, nachdem er nach einem Verkehrsunfall aus seinem brennenden Fahrzeug gerettet wurde. Er schwebt noch immer in Lebensgefahr und er schwebt in seinem Bett – im wahrsten Sinne des Wortes. Damit seine großflächigen Wunden nicht dem Druck des eigenen Körpergewichts ausgesetzt sind, liegt er auf einem sogenannten Air-Flow-Bett inmitten kleinster Glaskügelchen, die ihn schwerelos erscheinen lassen. Doch davon merkt der Patient nichts – sein Zustand erlaubt es nicht, bei Bewusstsein zu sein.
Nichts für schwache Nerven
Wer das hier nicht gewohnt ist, für den ist der Anblick, sind die Gerüche und die Gedanken an den Leidensweg dieser Patienten kaum zu ertragen. Für Denise und ihre Kollegen ist es Alltag. Sechs Betten hat die Station, je drei Pflegekräfte kümmern sich pro Schicht um die Patienten. Denise ist seit zwölf Jahren Krankenschwester an der Uniklinik RWTH Aachen, sie ist Wundexpertin, hat die Fachweiterbildungen für Anästhesie und Intensivmedizin sowie einen Stationsleitungskurs absolviert. Vor allem das Wissen um Verbände und Wundpflege wird täglich gefordert. Ein Verbandswechsel solch schwer verletzter Menschen ist aufwendig und kompliziert und dauert mitunter sechs Stunden. „Und das bei über 30 Grad im Zimmer, in voller Schutzmontur, damit der Patient steril versorgt werden kann“, sagt Denise. „Das ist nicht nur schweißtreibend, sondern richtig kraftraubend.“ Auch wenn neue Patienten auf die Station kommen, dürfen Ärzte und Pflegepersonal nicht zimperlich sein. Im Spezialbad muss die verbrannte Haut erst einmal mit harten Schwämmen entfernt werden, bevor mit einer Therapie begonnen werden kann.

„Die Verantwortung für die Patienten hier ist groß“, sagt Denise. Es gehe oft um das nackte Überleben. „Die Schicksale sind schrecklich, aber es ist auch immer wieder beeindruckend, dass Menschen, denen man kaum eine Überlebenschance eingeräumt hat, eines Tages hier stehen und von ihrem neuen Leben berichten“, erzählt sie weiter. Das ist einer der Punkte, für die sie ihren Job so schätzt. Ein anderer ist die intensive Zusammenarbeit im interprofessionellen Team aus Ärzten, Pflegekräften, Physiotherapeuten und Psychotherapeuten unter Klinikdirektor Univ.-Prof. Dr. med. Gernot Marx. Nicht nur die Mitarbeiter der OIM, sondern viele medizinische Fachrichtungen sind an der Therapie der Patienten beteiligt. Vor allem mit der Klinik für Plastische Chirurgie, Hand- und Verbrennungschirurgie besteht eine enge interdisziplinäre Zusammenarbeit. Und auch den Pflegekräften wird in diesem Team ein hohes medizinisches Verständnis abverlangt.

Neben verschiedenen Gazen und Wundsalben wird auch Schweinehaut eingesetzt, um das rohe Fleisch zu schützen, bis die eigene Haut sich regeneriert hat beziehungsweise bis ein Ersatz dafür gefunden ist. Meist wird die eigene Haut gesunder Körperstellen genutzt, um Wunden zu verschließen. Aber auch gezüchtete Haut oder die von Verstorbenen kommt zum Einsatz.
Zwischen Schicksalsschlägen und Unachtsamkeit
So unterschiedlich die Menschen sind, so unterschiedlich sind die Gründe, warum sie hier auf der Verbrennungsstation landen. Manche haben einfach Pech, sind Opfer von Verkehrs- oder Arbeitsunfällen. Andere waren unachtsam, haben sich beispielsweise beim Abflämmen von Unkraut im heimischen Garten selbst in Brand gesetzt, sich an heißem Wasser oder Dampf verbrüht oder beim Grillen Brandbeschleuniger verwendet. Gerade Raucher provozieren besonders oft Verpuffungen, zum Beispiel beim gleichzeitigen Hantieren mit Lösungsmitteln. Und immer wieder hat auch schiere Dummheit weitreichende Folgen, beispielsweise wenn junge Mädchen sich viel zu lang auf der Sonnenbank aufhalten und die schweren Schäden an ihrer Haut erst zu spät bemerken oder wenn Grillfreunde auf die Idee kommen, den Grill mit ins heimische Wohnzimmer zu nehmen und beim Einatmen der giftigen Gase ihr Leben riskieren.
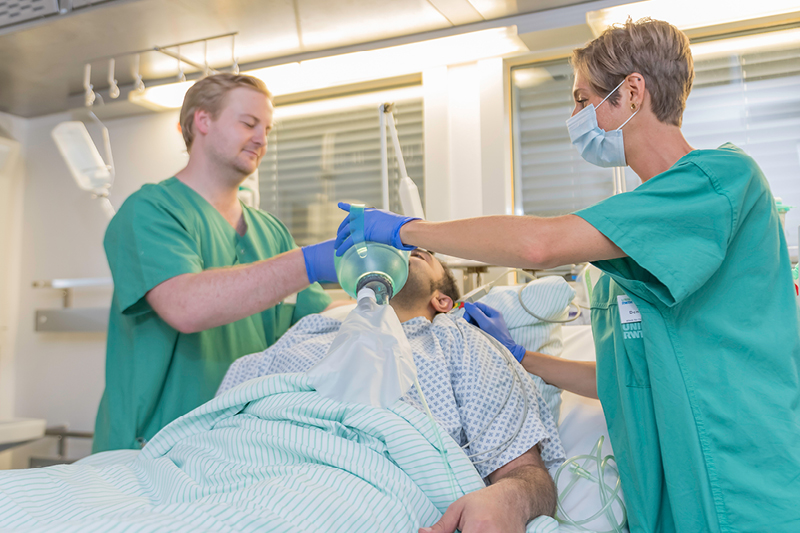
Intensiver Kontakt zu den Patienten
Manche Verbrennungsopfer bleiben bis zu einem Jahr auf der Intensivstation, bevor sie eine Reha beginnen können. Dabei entsteht ein intensiver Kontakt zu Patienten und Angehörigen. Auch das gefällt Denise an ihrem Beruf gut. „Und es ist sehr abwechslungsreich auf unserer Intensivstation“, sagt sie. „Neben den Verbrennungen werden auch Menschen nach Hauttransplantationen, Patienten mit seltenen Erkrankungen wie Nekrotischer Fasziitis oder dem Lyell Syndrom sowie mit Inhalationstraumata oder CO-Intoxikationen hier behandelt.“
Teamwork zählt
Der Zusammenhalt unter den Mitarbeitenden sei sehr gut, unter anderem weil bei der Schwere der Verletzungen ihrer Patienten stets eine gute Teamleistung vonnöten sei, berichtet sie weiter. Und auch die Aufarbeitung dessen, was man hier tagtäglich erlebt, geschieht am besten in eben diesem Team. Ihr eigenes Leben habe der Umgang mit Schwerstbrandverletzten auch ein wenig verändert, sagt Denise. „Bei offenem Feuer und Kerzen bin ich mittlerweile besonders wachsam geworden. Denn was ein nur kurzer Moment der Unachtsamkeit für weitreichende Folgen haben kann, sehe ich jeden Tag.“